肺炎
| 肺炎 Pneumonia | |
|---|---|
| 同义词 | Pneumonitis, bronchopneumonia |
 | |
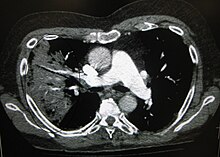
| 肺炎患者的胸腔X光照片,圈起處可看見明顯白色楔狀實變,此為細菌性肺炎的特色。(A chest X-ray showing a very prominent wedge-shape area of airspace consolidation in the right lung characteristic of bacterial pneumonia.) | |
| 读音 | |
| 症状 | 咳嗽、呼吸困難、呼吸急促、發燒 |
| 病程 | 數周(Few weeks) |
| 类型 | 肺病[*], 下呼吸道感染, 肺實質發炎, disease of a particular individual[*] |
| 肇因 | 細菌、病毒、吸入性 |
| 风险因子 | 囊腫性纖維化, 慢性阻塞性肺病、哮喘、糖尿病、心臟衰竭、有吸煙的歷史 |
| 診斷方法 | 根據症狀、胸部X光 |
| 相似疾病或共病 | 慢性阻塞性肺病、哮喘、肺水腫、肺栓塞 |
| 預防 | 疫苗、洗手、不吸菸 |
| 藥物 | 抗细菌药、抗病毒药物、氧氣治療 |
| 盛行率 | 4.50 億(7%)每年 |
| 死亡數 |
|
| 分类和外部资源 | |
| 醫學專科 | 胸腔醫學、感染醫學 |
| ICD-11 | CA40 |
| ICD-10 | J18.9 |
| ICD-9-CM | 483.8、486、484.8、483 |
| DiseasesDB | 10166 |
| MedlinePlus | 000145 |
| Patient UK | 肺炎 Pneumonia |
| 肺炎 | |
|---|---|
| 同义词 | pneumonitis, bronchopneumonia |
| 读音 | |
| 症状 | 咳嗽, 急促呼吸, 发热, 呼吸困难, 咳血, 鼻鼾, 發冷 |
| 类型 | 肺病[*], 下呼吸道感染, 肺實質發炎, disease of a particular individual[*] |
| 肇因 | 感染, 吸入性肺炎, 吸煙 |
| 风险因子 | 吸煙, 囊腫性纖維化, 慢性阻塞性肺病, 哮喘, 糖尿病, 心衰竭 |
| 診斷方法 | 胸片, X射线计算机断层成像, 痰液細菌培養[*] |
| 治療 | 医疗药物 |
| 分类和外部资源 | |
| 醫學專科 | 感染科、胸腔醫學 |
| ICD-11 | CA40 |
| ICD-10 | J18.9 |
| ICD-9-CM | 483.8、486、484.8、483 |
| DiseasesDB | 10166 |
| MedlinePlus | 000145 |
| Patient UK | 肺炎 |
肺炎(pneumonia),是指肺部出現發炎的症狀,主要是肺泡受到影響。肺炎常見的症狀包括有痰的咳嗽、胸痛、發熱及呼吸困難。症狀可能由輕微到嚴重不一。特別高齡的長者或新生兒可能會出現不典型的症狀。通常在治療開始後三天會逐漸好轉;然而,患者在未來一個月以上可能會感到疲倦。
肺炎通常是受到病毒或細菌感染而引發的,偶爾會由其他微生物感染引起。另外藥品影響或者是自體免疫性疾病也會造成肺炎。危險因子包括諸如囊腫性纖維化、慢性阻塞性肺病的肺部疾病,以及氣喘、糖尿病、心臟衰竭、具吸菸史,還有使咳嗽能力貧弱的中風、免疫抑制。肺炎往往是根據症狀以及理學檢查來判斷。胸部X光、血液測試,痰液微生物培養都能幫助確認診斷。這個疾病可以依照感染的地點分類為社區、醫院、或醫護相關的肺炎。
疫苗可用於防止特定種類的肺炎,其他預防包含多洗手和禁菸。治療方式則取決於造成疾病的根本原因。抗生素可用於治療細菌造成的肺炎,如果病人病情嚴重,通常會住院治療。當病人氧氣含量低時,會用氧氣治療。
全球每年約有4.5億人(全球人口的7%)罹患肺炎,每年約400萬人因此死亡。肺炎被十九世紀時的醫生威廉·奧斯勒視為「死亡統帥」。在二十世紀,抗體和疫苗的發明使存活率得以改善。然而,開發中國家居民、年老、年幼與慢性疾病患者,肺炎依然高居主要死因之一。由於肺炎經常縮短垂死之人的煎熬,因此被稱為「老人之友」。
病徵
| 症狀及發生比率 | |
|---|---|
| 症狀 | 發生比率 |
| 咳嗽 |
|
| 疲勞 |
|
| 發燒 |
|
| 呼吸困難 |
|
| 多痰 |
|
| 胸痛 |
|
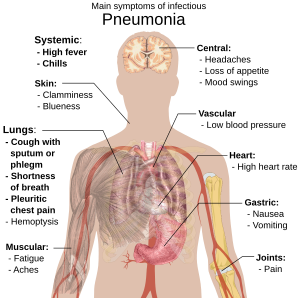
感染性肺炎的症狀有咳嗽、發燒及發冷、呼吸困難,深呼吸時會胸痛,而且呼吸率較高。年長者最明顯的症狀是意識不清、心智的變化或混亂。五歲以下兒童的典型症狀是發燒、咳嗽及呼吸困難。
小於五歲小孩的症狀則包含發燒、咳嗽、呼吸困難或呼吸加快。但發燒不只是肺炎的症狀,也是許多疾病常見的症狀,而且在重病或營養不良的情形下可能不會出現。而不足兩個月大的兒童若得到肺炎,一般不會有咳嗽的症狀。其他兒童身上更嚴重的症狀有皮膚發紫、不想喝水、抽搐、持續嘔吐、發高燒或是意識水平下降。
細菌性和病毒性肺炎通常症狀類似,部分引起肺炎的病原常發生某些非特異性症狀,但具有這些症狀的患者並不能確診為該病原引起。例如退伍軍人菌引起的肺炎可能伴隨腹痛、腹瀉或迷亂發生;肺炎鏈球菌引起的肺炎則可能帶有鏽色的痰液,而克雷伯氏肺炎菌所引發的肺炎則可能產生類似「黑醋栗果凍」的血痰。但血痰並不是肺炎特有的症狀,肺結核、革蘭氏陰性菌肺炎、肺膿瘍,以及急性支氣管炎等皆會發生。黴漿菌性肺炎可能和頸部淋巴腺病變、關節痛或中耳炎有關。病毒性肺炎比細菌性肺炎更常伴隨呼吸急促的發生。過去相信類似症狀應該是由類似的原因所引起,因此分類成「典型」及「非典型」。然而,證據並不支持這項分類方式,因此這個分類法不再受到重視。
致病原因
肺炎的致病原因以細菌或病毒為主,偶爾是由真菌和寄生蟲引起。雖然目前有超過一百株的致病原被鑒別出來,當中卻只有幾株是確定會真正造成主要感染原因的。病毒與細菌的交叉感染的機率大約是,幼童45%,成人15%。即使仔細地檢測,能夠被鑑定出來的確診感染原大約只有一半而已。
肺炎(英語:Pneumonia)有時會更廣泛地用於所有的肺部發炎,比如起因於自體免疫疾病、化學灼傷、藥物反應等非感染因素,然而這種發炎應稱為非感染性肺炎(英語:Pneumonitis)(中譯亦簡稱肺炎)。
導致肺炎的環境及風險因子包括抽菸、自體免疫缺乏、酒精中毒、慢性肺部阻塞疾病、哮喘、慢性腎臟疾病和肝病。酸抑制療法的應用(像是氫離子幫浦阻斷劑或H2受体阻抗剂)也與肺炎風險上升相關,風險會隨年齡增長而升高。
細菌
細菌感染是造成社區性肺炎的主要原因,有將近50%的案例都可以分離出肺炎鏈球菌,其他可以分離出的細菌有20%的流感嗜血桿菌、13%的肺炎衣原菌,3%的肺炎分枝桿菌,其他的還有金黃色葡萄球菌、卡他莫拉菌、嗜肺军团菌及革兰氏阴性桿菌。上述病菌中有許多已出現有耐药性的菌種,例如耐药肺炎链球菌(DRSP)及耐甲氧西林金黄色葡萄球菌(MRSA)。
當有一些容易造成肺炎的危險因子時,細菌就有可在生物體傳播的途徑。酗酒和肺炎鏈球菌、厭氧生物及肺炎分枝桿菌的感染有關,抽煙則容易造成肺炎鏈球菌、流感嗜血杆菌、卡他莫拉菌和嗜肺军团菌的感染,接觸鳥類和鹦鹉热衣原体有關,農場動物和贝氏柯克斯体有關,將胃中內容物誤吸到肺部容易造成厭氧生物感染,囊腫性纖維化和綠膿桿菌及金黃色葡萄球菌有關。冬天較容易有肺炎鏈球菌,而且也需要考慮誤吸入大量厭氧生物到肺部的可能性。
病毒
在成人身上,病毒性肺炎佔肺炎病例的三分之一,兒童則為15%。通常,較容易造成肺炎的病毒包含鼻病毒、冠狀病毒、正黏液病毒、人類呼吸道合胞病毒(RSV)、腺病毒,以及副黏液病毒。而簡單皰疹病毒則鮮少造成肺炎,除了在某些特定族群像是新生兒、罹癌者、器官移植接受者,以及嚴重燒傷的病患身上才比較容易看到。器官移植的病人或是免疫缺陷的病人若有罹患肺炎,很高機率是因為巨細胞病毒所引發的肺炎。當人們受到病毒感染,可能會因為一些因素,像是身體免疫力較低下云云,造成他又感染了其他病菌,像是肺炎鏈球菌、金黃色葡萄球菌、流感嗜血桿菌等等,尤其是當在被病毒感染前便已有其他不健康狀況者,上述病菌感染更容易在病毒感染後連帶發生。
不同的病毒種類在一年中不同時節會各有所主要佔據的時節,意思是可能一年中某個時期,某病毒種類較興盛,佔整體感染的比例較大,而另一個時期,則會換成另一種病毒種類佔的比例較大。舉例來說,在流感季節,流行感冒病毒感染所佔的總病毒感染比例可能可以達到一半以上。而有時候也會爆發其他種類病毒的感染,像是漢他病毒或冠狀病毒等。
真菌
真菌性肺炎極為罕見,但在因為艾滋病、服用免疫抑制藥物或是其他健康問題而導致的免疫功能較弱的病人上會較常發生 。莢膜組織胞漿菌、芽生菌、新型隱球菌、肺囊蟲肺炎以及粗球孢子菌等就是些常見的病原體。組織胞漿菌症好發於密西西比河盆地,而球孢子菌症則較常見於美國西南方 。真菌性肺炎的病例數在20世紀後期因為人們旅遊活動變多以及免疫抑制藥物的使用增加而上升。
寄生蟲
有許多寄生蟲也會感染肺臟,包括弓漿蟲、糞小桿線蟲、蛔蟲,以及瘧原蟲。這些寄生蟲通常經由皮膚接觸、食入,或病媒蚊叮咬而進入人體。除了衛氏肺吸蟲之外,大部分的寄生蟲並不是直接傷害肺臟,而是先影響其他器官之後在直接或間接對肺部造成傷害。有些寄生蟲,尤其是屬於蛔蟲屬和糞小桿線蟲屬的動物,會誘發強烈的嗜酸性球活化反應,而這會導致嗜酸性細胞肺炎。在其他類別的感染中,如瘧疾等,會影響到肺的原因主要是因為細胞激素引發的全身性發炎所造成的。在已開發國家,寄生蟲感染最常出現在境外移入者。綜觀全球,寄生蟲感染最常見是在免疫低下的人身上發生。
特發性肺炎
特發性間質性肺炎或非感染性肺炎。是屬於間質性肺病這個類別。在這個類別中的疾病包含有瀰漫性肺泡傷害、機化性肺炎、不特定的間質性肺炎、淋巴性間質性肺炎、落屑性間質性肺炎、呼吸性細支氣管炎間質性肺病,以及常見型間質性肺炎。
感染機制
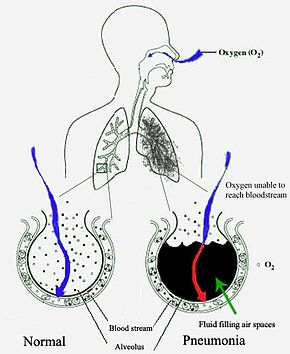
肺炎的進程通常始於上呼吸道感染反應,之後才轉移感染下呼吸道。肺炎的症狀除了肺組織發炎以外,也會造成肺實變,即肺泡中充滿液體,進而阻擋血液氧合作用的現象。
病毒性
肺炎性的病毒可能藉由不同的管道進入肺部。呼吸道合胞病毒(RSV)通常是在病人觸摸到受感染的物體後,然後又碰觸眼、鼻而感染 。其他感染途徑則包含口鼻吸入空氣當中的飛沫而感染 。病毒感染上呼吸道之後,可能會再接著感染肺部,並入侵氣管內襯細胞、肺泡或是實質組織。另外如麻疹及皰疹病毒則是透過血液進入肺部 。肺部的病毒感染可能造成不同程度的細胞死亡,且一旦免疫系統開始對抗這些感染,以單核球為主的白血球會啟動發炎反應,可能會對肺部形成更大的傷害。在損傷肺部的同時,病毒也會同時影響其他器官,進一步阻礙正常的身體運作。病毒也會使得身體更易遭受其他細菌感染,因此病毒性肺炎有可能會合併感染細菌性肺炎。
細菌性
大多數的細菌能進入肺部主要是因為在呼吸時吸入寄宿在喉嚨或是鼻腔的微生物。有一半左右的人會於熟睡時吸入這些細菌。人類的喉嚨時時充斥這些微生物,而那些有感染性的只會在特定時候與特定時機發難。一些少數的細菌例如結核分枝桿菌還有退伍軍人桿菌都是依靠飛沫到達肺部的。而也有其他藉著血液傳播的病菌。在細菌到達肺部後,會開始侵略在細胞以及肺泡間的空隙,在那裡,巨噬細胞還有嗜中性球(是種防疫性白血球)也會努力抵抗細菌的入侵。嗜中性球同時也釋出細胞激素,促進身體啟動免疫系統 。這會導致在細菌性肺炎中常見的發燒、寒顫與疲勞等症狀 。在血管周遭的嗜中性球、細菌以及細胞間液會充斥在肺泡內,這也是讓肺部在X光下會顯現出團狀陰影的原因。
診斷
肺炎的診斷一般會配合身體體徵及胸部X光進行。不過不容易確知其潛在的病因,因為沒有一個可以明確區分細菌性肺炎及非細菌性肺炎的標準。世界衛生組織的資訊表示,兒童肺炎的臨床症狀可經由咳嗽、呼吸困難、呼吸急促、胸部凹陷及意識水平下降等症狀診斷。呼吸急促的定義是二個月以下的兒童每分鐘呼吸超過60次,二個月到一歲的兒童每分鐘呼吸超過50次,一歲到五歲的兒童每分鐘呼吸超過40次。對於兒童而言,呼吸急促及胸部凹陷對於肺炎的診斷比用聽診器聽碎裂聲呼吸音的靈敏度要高。對於五歲以下兒童而言,呼嚕聲(Grunting)及鼻翼搧動也可能是肺炎的症狀。
一般對成人而言,輕微的肺炎不需要進一步的檢查。若所有生命徵象及聽診都正常,發生肺炎的風險很低。對於需要住院的病患而言,建議進行血氧饱和仪及胸腔放射線檢查,以及包括全血细胞计数、电解质及C反應蛋白在內的血液检查,可能也要進行肝功能測試。流感样疾病可以根據症状和体征進行的診斷,不過若要確認是否是罹患流感,需要進行檢查。因此治療多半是根據此一群體是否出現流感,或是個人的流感快速诊断测试決定。
理學檢查
理學檢查有時可發現患者有低血壓、心搏過速,或血氧飽和度過低的症狀。在出現其他症狀前一至二天,患者可能出現呼吸速率大於正常值的症狀。患者的胸腔檢查結果可能正常,但是也可發現患病側胸腔擴張下降。經發炎的肺部從較大氣道傳來的粗糙呼吸音被稱為支氣管呼吸音,可使用聽診器聽診判斷,在患者吸氣時可在感染區聽得碎裂聲(囉音)。在患側叩診會呈現鈍音,且患者發音時的共振會較正常時增加,而肋膜腔積水的共振則較正常時弱,藉此可以分辨兩種疾病。
醫學影像
胸部X光照片常被拿來用作診斷的依據之一。當病症輕微,通常不會照胸部X光片,除非像是:有產生潛在併發症的可能性、治療後未改善,或是原因不明者。若是病人已經嚴重到需要住院時,則建議要照胸部X光片。但是要澄清的是,X光片所顯現出來的結果不一定能完全呈現病人病症之嚴重程度,而且X光片沒辦法區分到底此肺炎是細菌或是病毒感染。
由X光片來看,肺炎可以分類為大葉性肺炎、支氣管肺炎(有時也會稱為小葉性肺炎)及間質性肺病。細菌感染的社區性肺炎典型症狀有一個肺葉節段的肺實變,稱為大葉性肺炎。然而並非所有的細菌性肺炎皆為大葉性肺炎,也並非所有的大葉性肺炎皆由細菌所引起,其他肺炎也會有類似的情形。吸入性肺炎的特點是肺兩側底部及右肺葉呈現混濁。病毒性肺炎的X光片可能是正常的,也可能有過度充氣、兩側大片浸潤、或是類似細菌性肺炎的肺實變情形。肺炎在早期時可能無法從X光片上看出來,特別是在脫水的情況下,若有肥胖症其他肺部病史,也不易判斷。有些情形,X射线计算机断层成像可以看出一些進一步的資訊。
微生物學
倘若發病病患的管理止於社區範圍,那去探究發病原並不具備成本效益,且基本上對於疾病管控的影響微乎其微。針對治療沒有效果的患者,該考慮進行痰液培養,而有慢性咳痰困擾的患者則應進行結核分支桿菌的培養。在公共衛生考量的前提下,在疫情爆發時,會針對特定的病原體進行篩檢作業。對於嚴重肺炎的住院患者,建議同時進行痰液和血液培養,也要驗驗尿液是否有退伍軍人菌和鏈球菌的抗原。若利用病毒培養、聚合酶链式反应(PCR)或其他方式,偵測到病毒或是其抗原,即可確認是病毒感染。在常規的微生物檢查中,只有15%能找到可疑的致病原。
鑑別診斷
有許多疾病的症狀與表現與肺炎相近,包括:慢性阻塞性肺病、哮喘、肺水腫、支氣管擴張、肺癌、以及肺栓塞 。哮喘與慢性阻塞性肺病通常伴隨著喘鳴聲,這個症狀在肺炎較為少見,而肺水腫的患者通常會有異常的心電圖。癌症與支氣管擴張症造成的咳嗽通常持續較長時間。肺栓塞通常會伴隨著急性發作的胸痛與呼吸困難。
分類
肺炎最常依感染原因或地點來分類:社區性肺炎、醫療照護相關肺炎、院內感染性肺炎、吸入性肺炎、以及呼吸器相關肺炎。另外,也可以以感染波及的範圍來分類:大葉性肺炎、支氣管肺炎、急性間質性肺炎等。以肺炎的致病菌來分類也是另一個常見的方式。兒童的肺炎有時也可以用症狀嚴重程度來分類:非嚴重、嚴重、極嚴重。
發生肺炎的地點在治療上是很重要的,它可以提供許多資訊,包括:可能的致病菌種類、可能的感染原因、可能有效的抗生素種類,考慮患者的健康狀況,還可以推估可能發生的併發症。
社區性肺炎
社區性肺炎(CAP)是在一般社區感染而非醫療機構中的肺炎,比起醫療照護相關肺炎,多重抗藥性菌引發的社區性肺炎的比例相對較低,即使近來抗藥性菌在社區性肺炎已不再少見,比起醫療照護相關肺炎來說還是相對來得少。社區型肺炎在各國的感染症死因排名中都名列前茅。85%的社區型肺炎的致病體是典型的細菌,包括了肺炎鏈球菌、流感嗜血桿菌、卡他莫拉菌(Moraxella catarrhalis)。剩下的15%則由所謂的非典型致病體造成,包括肺炎分枝桿菌、肺炎衣原體(Chlamydia pneumonia)、和退伍軍人菌屬。一般而言,如綠膿桿菌、放線菌、腸桿菌等需氧的革蘭氏陰性桿菌較少造成社區型肺炎。
呼吸器相關肺炎
呼吸器相關肺炎指的是發生在使用呼吸器的患者身上的肺部感染,嚴格的定義是在進行氣管內管插管後超過48至72小時後發生的肺炎。呼吸器正如同其他的醫療器材有一定的感染風險,原因是其內部零件與表面容易有細菌群聚,即使在規律清潔的狀況下也難以避免。依賴呼吸器的患者通常原先狀況就已不佳,一旦發生肺炎通常不容易處理。免疫機能不全發生的原因通常包含營養狀況不佳,或患有其他合併症等等。
院內感染性肺炎
院內感染性肺炎是在醫院內發生的肺部感染,更精確的說法是指在入院時不存在並在入院後超過48小時才發生的肺炎。院內感染性肺炎很可能是由多重抗藥性病原所造成,另外由於住院患者的健康情形較為不佳,合併症也是院內感染性肺炎患者的隱憂之一。
預防
肺炎的預防方式包括疫苗接種、環境改善以及治療原有的健康問題。一般認為如果全球都進行恰當的預防手段,兒童死亡率將會下降四十萬;如果全世界都能取得肺炎的治療藥物,那麼兒童死亡率會再下降六十萬。
疫苗接種
疫苗接種能預防數種感染兒童與成人的細菌性及病毒性肺炎。季節性流感疫苗對於預防流感有一定效果,美國疾病控制與預防中心建議六個月以上的孩子與成人每年都應施打流感疫苗。醫療人員接受疫苗注射也能減少他們將病毒性肺炎傳染給病人的風險。
研究證據也支持施打流感嗜血桿菌疫苗與肺炎鏈球菌疫苗,讓兒童施打肺炎鏈球菌疫苗會讓成人被孩子傳染而染病的機會也下降,而也有成人用的肺炎鏈球菌疫苗,施打後發生侵襲性的肺炎鏈球菌感染的機會會下降。兒童肺炎鏈球菌疫苗依然是2009年高收入國家最廣泛應用的疫苗,雖然這一現狀正在改變。2009年,盧安達成為第一個引進該疫苗作為國家免疫計劃的低收入國家。另外百日咳、水痘、以及麻疹疫苗也有預防肺炎的效果。
用藥
在流感爆發流行時,金剛烷胺與金剛乙胺可能有助於預防疾病但也有它們的副作用。扎那米韋或奧司他韋能降低暴露於流感者發病的機會,但在用藥前也應考慮相關副作用。
其他預防方式
戒烟與減少室內空氣汙染(包括在室內燃燒木柴或糞便等)也有助於預防肺炎的發生。吸煙在沒有其他疾病的成人身上是肺炎鏈球菌性肺炎最大的風險因子。手部清潔與咳嗽禮節也是有效的預防手段。患病者配戴外科口罩也能預防傳染給別人。治療原有的疾病(比如艾滋病、糖尿病以及營養不良等)也能降低肺炎的風險。以純母乳哺育小於六個月的兒童能降低肺炎感染風險,也能減輕萬一感染時的嚴重程度。對於CD4淋巴球數量每微升小於200顆的艾滋病患者,使用複方新諾明能降低肺囊蟲肺炎的機會,這個藥物對於其他免疫機能不全的患者也有同樣的預防效果。
對孕婦檢測B型鏈球菌與砂眼衣原體並在需要時給予抗生素治療能降低新生兒肺炎的風險。若孕婦患有艾滋病,進行垂直感染的預防手段也對於預防肺炎有幫助。自新生兒口中吸出染有胎糞的羊水目前被認為無助於降低肺炎風險,並且有潛在危險性,因此目前已不再建議這麼做。對老年人而言,維持口腔健康有助於降低吸入性肺炎的風險。給兩個月至五歲大的兒童補充鋅似乎有助於降低肺炎發生率。
治療
| CURB-65 | |
|---|---|
| 症狀 | 分數 |
| 意識混亂(Confusion) |
|
| 尿酸值>7 mmol/l (Urea) |
|
| 呼吸速率 >30(Respiratory) |
|
| 收縮壓 <90mmHg(SBP) 舒張壓 <60mmHg(DBP) |
|
| 年齡 ≥65 |
|
通常口服抗生素、充分休息、簡單止痛,和補充水分可以完全舒緩症狀。然而,對於特殊身體狀況、年長者,或嚴重呼吸困難者則可能需要接受進一步治療。如果症狀惡化,且居家治療沒有改善,甚至合併併發症者則必須住院。全世界約7-13%罹患肺炎的兒童需住院。而在已開發國家,社區性肺炎的成年人,有22%至42%會住院。CURB-65分數可以用來判斷成年人肺炎患者是否需要住院,若分數為0或是1,一般在家中療養即可,若分數為2,可以短期住院,或是不需住院,但需要密切追蹤後續病形,若分數到3分甚至更高,一般會建議住院。若兒童有呼吸困難的症狀,或是血氧飽和度低於90%,也需要住院。尚未確認胸部物理治療在肺炎上的用途。藥房可購得的咳嗽藥水目前還沒找到在肺炎上的效果,針對兒童補充鋅也效果不大。有關化痰藥的證據還不充份。
肺炎可透過許多方式導致重大疾病,若是有罹患肺炎,又有其他器官功能障礙的證據,需在加護病房觀察,並進行治療。肺炎的主要影響是呼吸系統和循環系統。呼吸衰竭的病患,若一般的氧氣治療沒有幫助,可以接受經由鼻導管的高流量加溫濕化氧氣治療(HHHF)、非侵入性呼吸輔助,若是嚴重的患者需接受經由气管内导管的侵入性呼吸輔助若是和敗血症有關的循環系統問題,有血流不良或是血壓過低證據時,一開始用靜脈注射30 ml/kg的晶體溶液。若無效的話,需使用血管加壓藥。
細菌性
細菌性肺炎能以抗生素治療,藥物的選用與被感染者的年齡、健康狀況,以及在何處被感染等條件有關。在英國,社區性肺炎的第一線首選藥物經驗上會選用阿莫西林,另也可使用多西環素或克拉黴素替代。在「非典型」社區性肺炎較為盛行的北美洲,成人則建議首選大環內酯(如阿奇霉素或紅黴素)和多西環素,而非前述的阿莫西林。但在症狀較輕微的孩童,副作用較少的阿莫西林還是首選藥物。症狀單純的病人不建議使用喹诺酮,因其副作用大,且對於肺炎治療無特殊效果,如果濫用可能會產生抗藥性菌株。對於需要住院和社區性肺炎的病人,可額外給予皮質類固醇。
傳統上認為肺炎療程約7至10天,但有證據支持3到5天的短期療程也相同有效。院內感染性肺炎建議使用第三代或第四代頭孢菌素、碳青黴烯、喹諾酮、氨基糖苷类抗生素,以及萬古黴素等等。抗生素常藉由靜脈注射合併給藥,有90%在院治療者給予抗生素後情況好轉。
病毒性
神經氨酸酶抑製劑可以治療因流感病毒(如甲型流感病毒及B型流感)引起的病毒性肺炎。若是其他種類的社區獲得病毒性肺炎(例如嚴重急性呼吸系統綜合症、腺病毒、漢他病毒及副流感病毒),沒有特定可用的抗病毒藥物。甲型流感可以用金剛乙胺或金剛烷胺進行治療,而甲型或乙型流感可以用奧司他韋,扎那米韋或帕拉米韋治療。若在出現症狀後的48小時內治療,效果最好。甲型流感病毒中H5N1亞型(也稱為禽流感)的許多病毒株已對金剛乙胺和金剛烷胺有抗藥性。一些專家仍建議在病毒性肺炎中使用抗生素,因為無法排除併發的細菌感染。英國胸科協會建議若症狀輕微,不要使用抗生素。皮質類固醇在病毒性肺炎的使用仍有爭議。
吸入性
一般而言,吸入性肺炎會使用原來只用來治療吸入性肺炎的抗生素進行治療。抗生素的選用和許多因素有關,包括疑似的致病微生物,以及肺炎是社區獲得性或在醫院罹患的有關。常見的用藥包括克林黴素、Β-内酰胺类抗生素及甲硝唑的複方藥品、或是氨基糖苷类抗生素。有時會使用皮質類固醇來治療吸入性肺炎,但還沒有足夠證據證明其療效。
預後
大部分的細菌型肺炎,在治療後的3─6天內會趨於穩定,但必須要花費數週時間,才能緩解大部分的症狀。4週以內,可以從X光檢驗中測得肺部狀況已經乾淨,死亡率也會降低(低於1%)。對於年長者和有其他肺部問題者,可能需要多於12周的時間復原。需要住院治療者,死亡率可能有10%那麼高,而需要加護者則可能達到30-50%。肺炎是最常造成死亡的院內感染。在抗體的使用前,住院治療者死亡率一般為30%。
併發症可能容易發生在老人和有健康隱憂的人。可能包含以下等等:膿胸、肺膿腫、閉塞性細支氣管炎、急性呼吸窘迫症候群、敗血症,並導致健康隱憂加重。
臨床預測準則
針對肺炎,已經開發了臨床預測的準則,可以更客觀的預測肺炎的情形,此準則常用來判斷病人是否需要住院。
肋膜積水、膿胸、膿瘍

在肺炎中胸膜腔會產生肋膜積水。有時肋膜積水會被微生物感染,造成膿胸。若要區分膿胸與類肺炎肋膜積水,可以胸腔穿刺採樣檢驗。如果檢驗結果顯示為膿胸,則必須進行引流,通常會需要用到胸管。較嚴重的膿胸會需要手術。如果被感染的肋膜積水沒有被引流,感染會持續,因為抗生素無法有效穿透胸膜腔。如果肋膜積水沒被感染,那只有在造成症狀或持續未改善的情況下才需要進行引流。
在少數情況下,肺中的細菌會造成肺實質壞死,產生空腔積聚膿液,稱為肺膿瘍。肺膿瘍通常能透過胸部X光觀察到,但往往需要胸部電腦斷層掃描方能確診。肺膿瘍通常發生於吸入性肺炎,而且通常包含數種細菌。長效抗生素通常能夠治療肺膿瘍,但有時候膿瘍會需要由外科醫師或放射科醫師進行引流。
呼吸及循環衰竭
若肺炎導致了急性呼吸窘迫症候群(ARDS),可能會造成呼吸衰竭,是感染及發炎反應連帶的結果。肺部會快速充滿液體且變得僵硬,也因為有肺泡液難以提取空氣中的氧,和血紅素結合,為病患維生考量,可能需要機械通氣一段較長的時間。
敗血症也是肺炎的可能併發症之一,但大部份會發生在免疫力不佳或脾机能亢进的病患,病原體多半是肺炎鏈球菌,流感嗜血桿菌和肺炎克雷伯桿菌。不過需考慮是否有像心肌梗死及肺栓塞等可能造成類似症的原因。
流行病學
|
no data
<100
100–700
700–1400
1400–2100
2100–2800
2800–3500 |
3500–4200
4200–4900
4900–5600
5600–6300
6300–7000
>7000 |
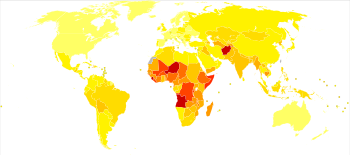
肺炎是十分常見的疾病,每年影響世界各地將近4.5億人。 肺炎在各年齡層都是主要死亡原因之一,每年造成了將近4百萬人的死亡(將近7%的全球死亡人數)。小於五歲的小孩以及大於75歲的老年人肺炎的發病率較高。於發展中國家的發生率約是已開發國家的五倍。 病毒性肺炎有近2億個病例。2009年,肺炎在美國名列第八大死因。
兒童
在2008年,肺炎發生在約略1億5千6百萬兒童身上(其中1億5千1百萬例發生在開發中國家而5百萬例發生在已開發國家)。2010年,肺炎造成130萬例死亡,占五歲以下死亡案例的18%,在發展中國家中占95%的比例。最受其擾的國家包括印度(4300萬)、中國(2100萬)和巴基斯坦(1000萬)。肺炎是發展中國家兒童致死的主因。其中許多案例發生在嬰兒時期。世界衛生組織估計有三分之一的嬰孩死因為肺炎 。在有效的疫苗可得的情況下,約略有一半的案例是可被預防的,因為這些案例皆是細菌導致的。2011年,肺炎成為在急診引進美國後最常見的孩童住院原因。
歷史

自有人類歷史以來,肺炎一直是一個常見的疾病。希波克拉底(約前460年 – 370 年)這樣描述肺炎的症狀:「我們可以這樣觀察胸膜肺炎(Peripneumonia)及胸膜炎的影響:如果是急性發燒、其中一側或兩側疼痛,或是有咳嗽,且咳出的痰是金色或青灰色的,又或者是稀的、起泡、帶有血絲,或有任何與其他一般狀況不同的特性......。當肺炎病情最嚴重時,若不服用瀉藥會有生命危險,且如果有呼吸困難、稀且有刺鼻味的尿、或從脖子及頭流出汗,這些狀況很不樂觀。病徵會從窒息、溼囉音,直到疾病漸漸取得優勢......」然而,希波克拉底提到,肺炎是「古人取名」的疾病。他也發表積膿症手術引流的結果。邁蒙尼德(1135年–1204年)觀察到:「肺炎會產生且從不缺席的基本症狀如下:急性發燒、由胸膜炎造成的側邊刺痛、短且急促的呼吸、成鋸齒形的脈搏及咳嗽。」這些臨床症狀描述跟在現代課本中的敘述很像,且反映出從中世紀一直到19世紀醫學知識的廣度。
在1875年,艾德溫·克雷伯首次觀察到死於肺炎的病人氣管中的細菌。最初的工作是辨認兩種常見的細菌-肺炎鏈球菌和克雷伯氏肺炎菌,分別在1882年和1884年由卡爾·斐利蘭德和艾伯特·弗蘭克爾執行。斐利蘭德最先引進革蘭氏染色法-一種至今仍用來辨識及分類細菌的基本實驗測試。在1884年,漢斯·克里斯蒂安·革蘭的研究中所描述的步驟有助於這兩種細菌的分離,也顯示肺炎是可以由多於一種微生物所引起的。
以「現代醫學之父」著名的威廉·奧斯勒先生,了解到肺炎所帶來的死亡及不適,並在1918年稱它為「人類死亡的領導者」,因為當時它已經超過結核病,成為重大死因之一。關於「憔悴」(結核)這個措辭原先是由約翰·班揚所創造。奧斯勒也將肺炎描述為「老年人的朋友」,因為其所造成的死亡,相較於其他很多種緩慢且疼痛的死亡方式,常常是快速且無痛的。
在1900年代,許多研究發展改善了肺炎病患的治療結果。二十世紀,隨著青黴素和其他抗生素的發現及現代手術技能和加強護理的引進,已開發國家肺炎的致死率從之前高達30%急速下降。嬰兒B型流感嗜血桿菌的的疫苗注射在1988年正式施打,而隨即造成病例大量減少。成人的肺炎鏈球菌疫苗在1977年施打,小孩的則是在2000年開始接種,而最終也對病例有相似的下降量。
社會與文化
公共意識
由於對於肺炎的意識相對於其他疾病較為低落,人們於2009年將11月12日訂為國際肺炎日,用意在喚醒民眾與政策制訂者對肺炎防治發起行動。
花費
全球每年用於社區型肺炎的經濟花費預估為170億美元,其他類型肺炎的預估花費會更高。2012年,美國治療肺炎的預估總成本為200億美元;每位肺炎相關病患住院的治療成本中位數則超過了1.5萬美元。根據聯邦醫療保險和聯邦醫療輔助計劃服務中心所釋出的資料,2012年,美國無併發症肺炎的住院治療費用平均為24,549美元,最高則為12.4萬元。至於在急診室中診察肺炎的平均費用為943美元,治療費則為66美元。在歐洲,治療肺炎的年度總成本預估為100億歐元。
參見
注釋
參考文獻
參考書目
- John F. Murray. Murray and Nadel's textbook of respiratory medicine 5th. Philadelphia, PA: Saunders/Elsevier. 2010. ISBN 1416047107.
- Burke A. Cunha (编). Pneumonia essentials 3rd. Sudbury, MA: Physicians' Press. 2010 [2016-05-27]. ISBN 0763772208. (原始内容存档于2021-04-20).
外部連結
| |||||||
| |||||||||||||||||
| ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
|