糖尿病
| 糖尿病 Diabetes mellitus | |
|---|---|
 | |
| 世界糖尿病日代表符號“包 圈”(Universal blue circle symbol for diabetes.) | |
| 读音 | |
| 症状 | 頻尿、容易口渴、容易飢餓 |
| 併發症 | 心血管疾病、非酮症之超滲透壓的昏迷、糖尿病酮症酸中毒、中風、慢性肾脏病、足部潰瘍 |
| 类型 | glucose metabolism disease[*], disease of a particular individual[*] |
| 风险因子 | maternal smoking[*] |
| 診斷方法 | 高血糖 |
| 治療 | 健康飲食、運動 |
| 藥物 | 胰岛素、metformin |
| 盛行率 | 4.25 億 (8.8%) |
| 死亡數 | 每年約 320–500 萬 |
| 分类和外部资源 | |
| 醫學專科 | 內分泌學 |
| ICD-9-CM | 250 |
| MedlinePlus | 001214 |
| eMedicine | 117739、117853 |
| Patient UK | 糖尿病 Diabetes mellitus |
| Orphanet | 101952 |
糖尿病(拉丁語:diabetes mellitus,缩写为DM,简称diabetes)是一種代謝性疾病,它的特徵是患者的血糖長期高於標準值。高血糖會造成俗稱「三多一少」的症狀:多食、多饮、多尿及體重下降。對於第1型糖尿病,其症狀會在一個星期至一個月期間出現,而對於第2型糖尿病則較後出現。不論是哪一種糖尿病,如果不進行治療,可能會引發許多併發症。一般病徵有視力模糊、頭痛、肌肉無力、傷口癒合緩慢及皮膚搔癢。急性併發症包括糖尿病酮酸血症與高滲透壓高血糖非酮酸性昏迷;嚴重的長期併發症則包括心血管疾病、中風、慢性腎臟病、糖尿病足、以及視網膜病變等。糖尿病有兩個主要成因:胰臟無法生產足夠的胰島素,或者是細胞對胰島素不敏感。全世界糖尿病患人數,1997 年為 1 億 2,400 萬人,2014年全球估计有4.22亿成人患有糖尿病。由於糖尿病患人數快速增加及其併發症,造成財務負擔、生活品質下降,因此聯合國將每年的 11 月 14 日定為「聯合國世界糖尿病日」。
目录
種類
1型糖尿病
由於身體無法生產足夠的胰島素或根本無法生產胰島素,病理上也被叫做胰島素依賴型糖尿病(英語:insulin-dependent diabetes mellitus, IDDM)或是青少年糖尿病(因屬於先天性疾病,大多數是在嬰兒時期至青少年期間發病,故名),病因目前不明。1型与2型糖尿病的发病机理完全不同,属于自体免疫性疾病,可能是基因或由于自体免疫系统破坏产生胰岛素的胰腺胰岛β细胞引起的,因此患者必须注射胰岛素治疗,目前世界上对此病没有治愈方法。根据国际糖尿病联合会(IDF)于2009年发布的数据,全世界目前约有3000万1型糖尿病患者。目前人類還無法治癒1型糖尿病,但還是可以通過科學合理的方法,使絕大多數1型糖尿病患者過上正常的生活,保證他們和其他人有同等的生活品質和壽命。糖尿病的綜合防治必須以健康教育、生活方式改變、心態調整為前提;以飲食、運動、藥物等綜合治療手段為原則;同時,必須調動患者本人和家屬的合作方能取得滿意的效果。成人隱匿遲發性自體免疫糖尿病為成年期診斷的1型糖尿病。
2型糖尿病
始於胰島素阻抗作用異常(細胞對於胰島素的反應不正常、不靈敏)或細胞對胰島素沒有反應,而本身胰臟並沒有任何病理問題。隨著病情進展胰島素的分泌亦可能漸漸變得不足。這個類型過去被稱為非胰島素依賴型糖尿病(英語:non insulin-dependent diabetes mellitus, NIDDM)或成人型糖尿病,病因是體重過重或缺乏運動,根據一些研究,肥胖為胰島素阻抗的主因之一,因此肥胖可說是第2型糖尿病的主要危險因子。研究顯示,飲食和生活型態改變,可減輕體重,並降低罹患第2型糖尿病的風險。另據最新研究顯示其與身體長期發炎反應有關,因為有7-8成病患根本不胖。2型糖尿病是一種代謝性疾病。特徵為高血糖,主要由胰島素抵抗及胰島素相對缺乏引起。1型糖尿病與其為之不同的是,1型糖尿病患者身體因為胰臟裡的胰島細胞已經損壞,所以完全喪失了生產胰島素的功能。 而2型糖尿病是由於進食大量精緻飲食及高反式脂肪的食物等原因。 糖尿病已成為发达國家的文明病之一,潛在病人數量不斷攀升,並有逐漸年輕化的趨勢。2型糖尿病的典型病徵為多尿症、多渴症以及多食症。 2型糖尿病患者佔糖尿病患者中的90%左右,其余10%主要為1型糖尿病與妊娠糖尿病,因此後者可能被誤診。因遺傳因素而易患糖尿病的高危人群中,一般認為引發2型糖尿病的主要原因是肥胖症。
妊娠糖尿病
妊娠糖尿病(Gestational Diabetes Mellitus,GDM)也是常見的糖尿病種類,它指過去沒有糖尿病病史,但在懷孕期間血糖高於正常值的孕婦,是周產期的主要併發症之一。此病可能導致胎兒發育畸形、胎兒宮內窘迫、新生兒低血糖、巨嬰症以及難產或者死產等併發症。
根據世界衛生組織及中華人民共和國衛生部最新的診斷標準:
孕婦於妊娠24-28週時,進行75克口服葡萄糖量(口服)試驗,分別測量空腹、餐後1小時、2小時血糖濃度,若
- 空腹 > 5.1 mmol/L;
- 餐後1小時 > 10.00 mmol/L;
- 餐後2小時 > 8.5 mmol/L;
符合其中的任意一項,即可確診妊娠糖尿病。
其他類型糖尿病
一些糖尿病導因有別於第1型,第2型和妊娠糖尿病,這包括:
併發症
糖尿病的併發症主要表現在全身微循環的障礙,可以發生在心臟血管、腦血管、眼的視網膜、四肢週邊血管及腎臟,也可引起神經病變:
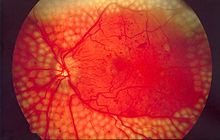
- 糖尿病視網膜病變:俗稱「糖尿眼」,長期的高血糖環境會損傷視網膜血管的內皮,引起一系列的眼底病變,如微血管瘤、硬性滲出、棉絮斑、新生血管、玻璃體增殖甚至視網膜脫離。一般糖尿病出現十年以上的病人開始出現眼底病變,但如果血糖控制差,或者是第1型糖尿病的患者則可能更早出現眼底病變,故糖尿病患者需要定期到眼科檢查眼底。
- 糖尿病腎病:俗稱「糖尿腎」,可分成五個階段,最終可能引致腎衰竭。糖尿病患者患上腎病的機會比非糖尿病人士高出許多,當中約一半二型糖尿病患者受到影響。在晚期時,腎病更可能會導致腎衰竭,患者必須接受透析治療或腎臟移植。腎功能下降除了和患者的壽命較平均壽命為短有關外,亦會增加其他和糖尿病相關併發症的風險,例如低血糖和心血管疾病。
- 糖尿病周邊神經病變:俗稱「DPN」,因長期代謝失調血管系統功能影響,引起神經系統病變。常見:下肢、手臂、手指出現劇烈疼痛刺痛、燒灼、麻木感,持續性異感痛,會影響生活品質,睡眠、情緒(焦慮、憂鬱)。晚期後遺症包含足部潰瘍、夏科氏神經性關節病變、甚至截肢。共病症包含:憂鬱、自律神經病變、認知功能障礙、周邊動脈疾病、心血管疾病等。
- 糖尿病足:俗稱「糖尿腳」,初期只是腳部傷口難於癒合,若處理不當可引致截肢。
- 心血管疾病,俗稱「糖尿心」,過高的血糖水平會持續影響患者的心血管健康。多項研究指出,糖尿病患者患上心血管疾病的風險較一般人高出二至四倍,更有約四分之一的糖尿病患者最終死於心血管疾病。因此,醫學界近年提倡在「控糖」之餘,同時必須重視患者的心血管健康。
糖尿病的預防與治療方式包括維持均衡飲食、定期運動、戒菸、維持理想體重。對於糖尿病患者來說,血壓控制與腳部護理也是十分重要的。第1型糖尿病必須注射胰島素以控制血糖;而第2型糖尿病則可以使用口服藥控制血糖,若有需要也可以搭配胰島素注射。糖尿病用的部分口服藥與胰島素可能會造成低血糖。對同時患有肥胖症的第2型糖尿病患者而言,減肥手術是有效的治療。對於妊娠糖尿病的患者來說,血糖通常會在生產後恢復正常。
世界衛生組織2016年的的報告指出全世界有4.22億人患有糖尿病,2012年估計有150萬人死於高血糖所引起的後果。2012年,糖尿病患中超過80%的死亡病例發生在低收入和中等收入國家。 2013年,全球共有三億八千二百萬名糖尿病患者,其中有90%是第2型糖尿病。在成年人口中患有糖尿病的比例已達8.5%,性別比例則大致相等,預期到2035年全世界糖尿病患者將增加至五億九千二百萬名。 2012-2013年間,每年糖尿病了造成一千五百萬至五千一百萬人死亡,在死因中排名第八。一般而言,罹患糖尿病會使死亡風險加倍。 2013年全球因糖尿病所導致的耗費估計達五千四百八十億美元,2012年單在美國就花費二千四百五十億美元。另有研究發現,亞洲人(特別是東亞人)更容易患糖尿病,並與以米飯為主食高度相關。
歷史
糖尿病自古代就已被發現,糖尿病被最早記載於西元前一千五百年的古埃及,直到西元二世紀,由希臘醫師阿萊泰烏斯(Aretaeus of Cappadocia)命名為「diabetes」,意思是「篩」,因為病人一直口渴與排尿,人體好似篩子,東漢張仲景《金匱要略》:「飲一斗小便一斗」,是漢醫的類似記載。在中世紀以後在世界各地出現了多種不同的治療方法,但是,直到1900年左右糖尿病的發病機理才被科學實驗所證實。1889年,德國科學家約瑟夫·馮·梅林(Joseph von Mering)和俄裔德國科學家奧斯卡·明科夫斯基發現摘除了胰腺的狗出現了糖尿病所有的症狀並在不久後死亡。1910年,愛德華·阿爾伯特·沙比-謝弗爵士提出患有糖尿病的病人是因為缺少一種胰腺製造的物質,他建議稱這種物質為“insulin”(源自拉丁文“insula”,原意為小島,中文譯為“胰島素”)。
直到1921年,胰臟在新陳代謝中的內分泌作用以及胰島素是否真的存在才被進一步的研究所證實。1921年,弗雷德里克·格蘭特·班廷爵士和查爾斯·赫伯特·貝斯特重複了梅林和明科夫斯基的實驗,然後,他們進一步證明,可以通過注射健康狗的胰島提取物使患了糖尿病的狗恢復過來。班廷、貝斯特以及他們的同事,特別是化學家科利普(Collip)在多倫多大學繼續從事提純牛胰島素的工作。直到1922年,第一位糖尿病患者得到了一種有效的治療——胰島素注射療法。班廷和實驗室主任約翰·麥克勞德因此獲得了1923年的諾貝爾生理學和醫學獎,這在諾貝爾獎歷史上是最快的一次,從發現到獲獎只有2年的時間。班廷和貝斯特為胰島素註冊了專利但是並沒有收取專利許可費或控制商業生產,這使得胰島素的生產和使用迅速的遍及全世界。
1936年1月哈羅德·珀西瓦爾·希姆斯沃斯爵士發表論文指出了1型糖尿病和2型糖尿病的區別。
其他的劃時代的發現包括:
- 1942年,發明磺酰脲類藥物(作用於胰島的β細胞以增加胰島素的分泌)
- 1955年,化學家弗雷德里克·桑格爵士(Sir Frederick Sanger)確定了胰島素中氨基酸的排列次序,他也因此而獲得1958年諾貝爾化學獎;
- 胰島素的放射性免疫測定(radioimmunoassay),由羅薩林·耶洛和所羅門·伯森(Solomon Berson )發明,耶洛因此獲得1977年諾貝爾生理學和醫學獎;
- 1969年,多蘿西·克勞福特·霍奇金發現了胰島素的三維空間結構;
- 1988年杰拉德·瑞文博士確認了代謝症候群(metabolic syndrome)
2006年12月20日,聯大通過第61/225號決議,此後每年的11月14日為聯合國糖尿病日。這一天是發現了胰島素功用的加拿大醫學家弗雷德里克·班廷的誕辰。
病因及類型
| 特征 | 1型糖尿病 | 2型糖尿病 |
|---|---|---|
| 发作 | 突发 | 逐渐 |
| 发病年龄 | 主要发生在儿童 | 多见于成人 |
| 体型 | 瘦或正常 | 经常肥胖 |
| 糖尿病酮症酸中毒 | 常见 | 罕见 |
| 自身抗体 | 有 | 无 |
| 内源性胰岛素 | 低或无 | 正常,减少 或增加 |
| 遗传力 | 0.69 to 0.88 | 0.47 to 0.77 |
| 患病率 | 每1,000<2起 | ~6% (男), ~5% (女) |
一型糖尿病
一型糖尿病其特徵是 胰島 中產生胰島素的 胰島 B 細胞 丟失,導致胰島素缺乏。這種類型可以進一步分類為免疫介導或病因不明症。大多數 1 型糖尿病是免疫介導的,其中 T細胞 介導的 自身免疫 攻擊導致 β 細胞和胰島素的損失。 它導致北美和歐洲大約 10% 的糖尿病病例。大多數受影響的人在發病時其他方面都很健康,體重也很健康。對胰島素的敏感性和反應性通常是正常的,尤其是在早期階段。儘管由於多發於兒童而被稱為“青少年糖尿病”,但現在大多數患有 1 型糖尿病的人都是成年人。
1 型糖尿病部分 遺傳,具有多個基因,包括某些 HLA 基因型,已知會影響患糖尿病的風險。在遺傳易感人群中,糖尿病的發作可能由一種或多種 環境因素 觸發, 例如 病毒感染 或飲食。有幾種病毒與此有關,但迄今為止還沒有嚴格的證據支持人類的這一假設。
1 型糖尿病可以發生在任何年齡,並且很大一部分是在成年期被診斷出來的。成人隱匿遲發性自體免疫糖尿病 (LADA) 是成人患 1 型糖尿病時應用的診斷術語;它比兒童的相同病症起病更慢。鑑於這種差異,一些人使用非官方術語“1.5 型糖尿病”來形容這種情況。患有 LADA 的成年人最初經常被誤診為患有 2 型糖尿病,這是基於年齡而非病因。
二型糖尿病
2型糖尿病的特點是胰島素抗,可能合併胰島素分泌相對減少。 身體組織對胰島素的不良反應被認為涉及胰島素受體。但是,具體缺陷尚不清楚。由於已知缺陷導致的糖尿病病例單獨分類。 2型糖尿病是最常見的糖尿病類型,佔糖尿病的95%。 許多 2 型糖尿病患者在達到 2 型糖尿病的標準之前就有 前驅糖尿病(空腹血糖受損和/或葡萄糖耐量受損)的證據。 通過改變生活方式或藥物,改善胰島素敏感性或減少肝臟葡萄糖產生,可以減緩或逆轉前驅糖尿病向顯性 2 型糖尿病的進展。
2 型糖尿病主要是由於生活方式因素和遺傳因素造成的。 已知許多生活方式因素對 2 型糖尿病的發展很重要,包括 肥胖病(定義為 身體質量指數 大於 30)、缺乏 身體活動 ,不良的飲食,壓力,和城市化。 30% 的中國人和日本人後裔病例、60-80% 的歐洲人和非洲人後裔病例以及 100% 的皮馬印第安人和太平洋島民病例與體內脂肪過多有關。 即使那些不肥胖的人也可能有很高的 腰肢比。
食糖-加糖飲料等飲食因素與風險增加有關。 飲食中 脂肪 的類型也很重要,脂肪和脂肪 和 反式脂肪 會增加風險,多不飽和 和 單不脂肪和脂肪酸 降低風險。 過量食用白米可能會增加患糖尿病的風險,尤其是中國人和日本人。 缺乏身體活動可能會增加某些人患糖尿病的風險。
不良童年經歷,包括虐待、忽視和家庭困難,使晚年患 2 型糖尿病的可能性增加 32%,其中 忽視 的影響最強。
抗精神疾病藥副作用(特別是代謝異常,血液異常和體重增加)和不健康的生活方式(包括不良飲食和身體活動減少),是潛在的風險因素。
诊断标准
| 条件 | 餐后两小时血糖 | 空腹血糖 | HbA1c |
|---|---|---|---|
| mmol/l(mg/dl) | mmol/l(mg/dl) | % | |
| 正常 | <7.8(<140) | <6.1(<110) | <6.0 |
| 空腹血糖障碍 | <7.8(<140) | ≥6.1(≥110)& <7.0(<126) | 6.0–6.4 |
| 糖耐量受损 | ≥7.8(≥140) | <7.0(<126) | 6.0–6.4 |
| 糖尿病 | ≥11.1(≥200) | ≥7.0(≥126) | ≥6.5 |
糖代谢状态分类(WHO1999)
| 糖代谢分类 | 静脉血浆葡萄糖(mmol/L) | |
|---|---|---|
| 空腹血糖(FPG) | 糖負荷後2小時血糖(2hPPG) | |
| 正常血糖(NGR) | <6.1 | <7.8 |
| 空腹血糖受损(IFG) | 6.1~<7.0 | <7.8 |
| 糖耐量减低(IGT) | <7.0 | 7.8~<11.1 |
| 糖尿病(DM) | ≥7.0 | ≥11.1 |
治疗和生活、飲食控制
總的治療原則是通過改變生活方式,包括飲食控制、體育鍛煉、減輕體重,不吸煙及避免二手煙對預防及控制糖尿病也有一定的效果,並配合一定的藥物治療,以達到控制血糖、預防併發症的目的。
口服降糖药物
口服降糖药物类型包括:
- 雙胍類药物:主要药理作用是通过减少肝葡萄糖的输出和改善外周胰岛素抵抗而降低血糖。
- 磺脲类药物:属于促胰岛素分泌剂,主要药理作用是通过刺激胰岛β细胞分泌胰岛素,增加体内的胰岛素水平而降低血糖。
- 噻唑烷二酮类药物(TZDs):主要通过增加靶细胞对胰岛素作用的敏感性而降低血糖。
- 瑞格列奈类药物:为非磺脲类的胰岛素促泌剂,主要通过刺激胰岛素的早期分泌而降低餐后血糖。
- α-糖苷酶抑製劑:通過抑制碳水化合物在小腸上部的吸收而降低餐後血糖。
- 二肽基肽酶-4抑制剂(DPP-4抑製劑):通過抑制DPP-4而減少GLP-1在體內的失活,增加GLP-1在體內的水平。
- SGLT2抑制劑:鈉-葡萄糖共同運輸蛋白(sodium-glucose co-transporter 2):幫助患者直接將糖份經由尿液排出體外,需小心泌尿道感染。
對於嚴重的第2型糖尿病且嚴重肥胖的患者,最近發展了一種胃繞道手術,可顯著改善其血糖水平。
2015年,台灣中央研究院的3名研究員以花費13年和1000種植物作研究,然後在苦瓜中發現最有效的植物性類胰島素苦瓜胜肽(Bitter Melon Extract Peptide),隨後在臨床實驗上證實相關副作用與過去的常見口服降糖药物緩和很多。
胰岛素
根据来源和化学结构的不同,胰岛素可分为动物胰岛素、人胰岛素和胰岛素类似物。人胰岛素如诺和灵系列,胰岛素类似物如门冬胰岛素、门冬胰岛素30、地特胰岛素注射液。按作用时间的特点可分为:速效胰岛素类似物、短效胰岛素、中效胰岛素、长效胰岛素(包括长效胰岛素类似物)和预混胰岛素(预混胰岛素类似物),常见速效胰岛素类似物如门冬胰岛素,长效胰岛素类似物如地特胰岛素。临床试验证明,胰岛素类似物在模拟生理性胰岛素分泌和减少低血糖发生的危险性方面优于人胰岛素。
饮食原则
- 避免肥胖,维持理想且合适的体重。因為胰島素阻抗是第2型糖尿病的主要致病原因,而根據研究,肥胖為胰島素阻抗的主因,因此肥胖可說是第2型糖尿病的最主要危險因子 。
- 紅肉中的脂肪已被證實可以增加罹患第2型糖尿病的風險。
- 肉類烹煮及加工過程會生成所謂的非酶糖基化及脂質氧化最終產物,可促進氧化反應進行,導致胰島素阻抗的產生,並加速糖尿病併發症的進展。
- 根據研究,蔬食者由於攝食大量的穀類纖維,可以改善血糖控制,降低血脂濃度,減低罹患第2型糖尿病及心血管疾病的風險。
美國糖尿病診斷標準
根據美國糖尿病協會(ADA)2010年的推薦標準,滿足以下任何一條即可診斷為糖尿病:
- 空腹血漿血糖在7.0毫摩爾/升(126 毫克/分升)或以上;
- 在口服糖耐量試驗中,口服75克葡萄糖2小時後,血漿血糖在11.1毫摩爾/升(200毫克/分升)或以上;
- 有高血糖症狀,並且隨機血漿血糖在11.1毫摩爾/升(200毫克/分升)或以上;
- 糖化血紅蛋白(HbA1C)在6.5或以上。
不過一些標準會認為,如果空腹血糖高於100毫克/分升或糖化血色素大於5.7,就已經算是糖尿病前期,但很有機會透過飲食控制、健康減肥及充足運動來治癒。
高危人群
有報章曾列出下述情形之一為糖尿病高危人群,應定期進行指血篩查,指血異常者需到醫院進行糖耐量試驗。
- 有糖调节受损史
- 年龄≥45岁
- 超重、肥胖(BMI≥24.0kg/m2),男性腰围≥90cm,女性腰围≥85cm
- 2型糖尿病患者的一级亲属
- 有巨大儿(出生体重≥4kg)生产史,妊娠糖尿病史
- 高血压(血压≥140/90mmHg),或正在接受降压治疗
- 血脂异常(高密度脂蛋白HDL-C≤0.91mmol/L,三酸甘油酯TG≥2.22mmol/L),或正在接受调脂治疗
- 心脑血管疾病患者
- 有一过性糖皮质激素诱发糖尿病病史者
- BMI≥24.0kg/m2的多囊卵巢综合症患者
- 严重精神病和长期接受抗抑郁症药物治疗的患者
糖尿病与感染
糖尿病患者常见感染类型:泌尿系感染、肺炎、结核病、胆道感染、皮肤及软组织感染、外耳炎和口腔感染。
自我检测
糖尿病患者可采用血糖仪进行自我检测,准备工具:血糖仪、试纸、采血笔、采血针。方法:
- 消毒皮肤
- 把试纸放入血糖仪
- 使用采血笔采血
- 把血液放置试纸读取数据
延伸閱讀
- Polonsky KS. The Past 200 Years in Diabetes. New England Journal of Medicine. 2012, 367 (14): 1332–40. PMID 23034021. doi:10.1056/NEJMra1110560.
外部連結
| |||||||
|
|
维基词典上的字词解释 |
|
|
维基共享资源上的多媒体资源 |
|
|
维基新闻上的新闻 |
|
|
维基语录上的名言 |
|
|
维基文库上的原始文献 |
|
|
维基教科书上的教科书和手册 |
|
|
维基学院上的學習资源 |
- 糖尿病 (页面存档备份,存于互联网档案馆)
- 美国亚裔糖尿病研进会 (页面存档备份,存于互联网档案馆)
- 英国糖尿病协会 (页面存档备份,存于互联网档案馆)
- 香港糖尿聯會 (页面存档备份,存于互联网档案馆)
- 北京协和医院糖尿病的自我检测
- 財團法人天主教康泰醫療教育基金會 (页面存档备份,存于互联网档案馆)
| ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| |||||||||||||||||||||||||||||||||||||||||||||||||
|